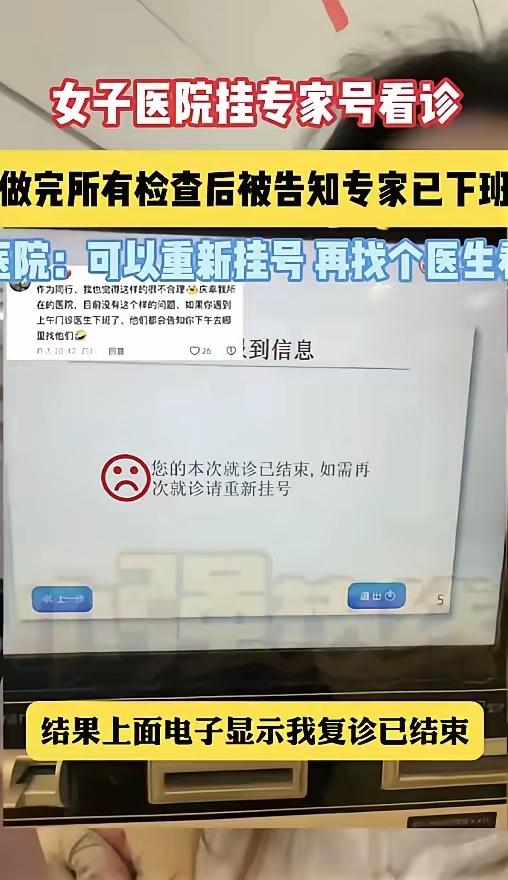
“终于有人看不惯了!” 四川成都,女生花 90 多挂了个专家号,专家上来就开了一系列检查,让女子先去做。可是女子做完检查找专家,却被告知专家已经下班了!女子问护士怎么办?护士居然让女子再花 18 块钱给普通医生看?女生:“那我挂专家号图什么?”现在去医院挂专家号,真的越来越让人摸不着头脑了,本以为花多点钱能少走点弯路,结果反而更折腾。
专家号沦为“开单工具”,医疗体系何时成了“收费站”?
这位女生的遭遇像一记重锤,砸碎了公众对“专家号”的幻想。花了高价挂号,专家三分钟开单,患者奔波检查,结果却因医生下班被推诿——这流程简直是精心设计的“套路”:专家号成了医院创收的“提款机”,患者成了流程漏洞的“背锅侠”。护士轻飘飘一句“重新挂号”,不仅将责任甩得干干净净,更将患者的信任踩在脚下。试问:若专家只负责开检查单,与普通医生有何区别?若检查结果需另寻他人解读,专家号的“专业价值”何在?这场闹剧背后,暴露出的是医疗体系根深蒂固的三大病灶。
病灶一:流程设计反人性,患者沦为制度牺牲品
医院将“开单”与“诊疗”割裂,本质上是将患者当作流水线上的零件。专家半天看诊60余人,平均每人仅3分钟,连问诊都草率,更遑论跟进检查?更荒诞的是,检查科室与门诊各自为政——患者上午抽血、拍片,下午结果出炉时专家已下班,这岂非逼人二选一:要么放弃工作全天候守在医院,要么接受重复挂号?对上班族而言,请假一次损失工资,重复挂号叠加费用,双重成本压得人喘不过气。这种“以医院为中心”的设计,将患者的时间、经济成本全然漠视,将医疗服务的本质异化为“程序游戏”。
病灶二:资源分配失衡,专家号成了“稀缺商品”的陷阱
专家号动辄几十上百元,本应对应高质量的全程诊疗。可现实中,专家们被捆绑在“量化考核”的战车上——日均接诊量、检查开单率、科室创收额……指标压力下,专家被迫沦为“开单机器”,无暇深耕专业。患者花高价换来的,却是碎片化的服务:问诊碎片化、治疗碎片化,连病情解读都需“二次购买”。这哪是分级诊疗?分明是借专家名头制造资源稀缺,用高价收割患者。当专家号异化为“高价商品”,医疗的公益属性早已湮灭在利益算计中。
病灶三:制度僵化如铁壁,患者权益被“合理合法”地吞噬
现行挂号制度如铁律般冰冷:号仅当日有效,复诊必重新缴费。可若专家未完整履约(如初诊未完成),患者为何需为医院的失职埋单?这逻辑何其扭曲!更讽刺的是,法律虽规定“挂号即合同”,但鲜见医院因服务中断担责,患者维权如蚍蜉撼树。制度设计者仿佛站在高墙之后,将患者困在“要么妥协,要么放弃”的囚笼中。这种“合法伤害权”,让医疗公平成了镜花水月。
破局之钥:让医疗回归“治病救人”的本心
破解困局,需从根源动刀:其一,重塑流程逻辑,建立“首诊责任制”——专家若开检查单,须承诺跟进结果,超时未诊者自动顺延或转介,严禁推诿;其二,打破利益链条,将专家考核与服务质量挂钩,而非创收数字,压缩过度检查的灰色空间;其三,政策托底保障,如成都试点的“挂一次号管三天”,扩大覆盖范围并刚性执行,让制度真正服务于人。此外,医院需设专人协调检查与复诊时间,利用数字化手段提醒患者进度,减少无效奔波。唯有将“人”置于制度核心,医疗才能真正卸下铜臭味,重拾仁心。
当医院把患者当“客户”而非“病人”,我们失去的不仅是信任
这位女生的愤怒,折射出千万患者的集体无奈。医疗本应是守护生命的方舟,可当流程异化为迷宫,专家异化为开单员,制度异化为收费站,方舟便成了漏船。我们追问:下一次,当患者捧着报告单站在空荡的诊室前,是否还要为医院的失职再度付费?若医疗体系只精于算计,却忘了“有时治愈,常常帮助,总是安慰”的初心,再高明的技术,也填不满人心的沟壑。
各位读者你们怎么看?专家号该为“未完成诊疗”担责吗?如何让医院真正以患者为中心?欢迎在评论区讨论。